È una malattia infiammatoria cronica, sistemica (colpisce apparati ed organi) a patogenesi autoimmunitaria che colpisce le articolazioni e determina erosioni cartilaginee ed ossee portando alla distruzione dei capi articolari.
I segni dell’infiammazione sono: rossore, gonfiore, calore, dolore, funcsiolesa (limitazione del movimento) e tumefazione.
Qual è il tessuto target della malattia?
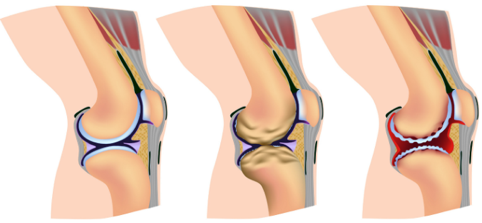
Il primo indagato è la membrana sinoviale che si infiamma e danneggia le strutture adiacenti ovvero l’osso e la cartilagine a livello marginale.
Se è danneggiato l’osso cosa succede? Succede che l’articolazione si può deformare andando incontro ad erosione (mancanza di un tessuto osseo oppure di tessuto cartilagineo).
Tutte le malattie autoimmunitarie colpiscono più le donne rispetto agli uomini. L’esordio della malattia può avvenire a qualsiasi età, ma è più frequente tra i 40 e i 60 anni.
Quali sono le cause?
L’eziopatogenesi non è ancora completamente chiarita. L’ipotesi che attualmente gode di maggiori consensi prevede che la malattia si sviluppi quando in un individuo geneticamente predisposto (studi familiari e su gemelli) agisce un antigene scatenante (agente infettivo). Tale incontro determinerebbe un’attivazione del sistema immunitario che, attraverso una complessa serie di eventi coinvolgente sia l’immunità umorale sia quella cellulare, porterebbe allo sviluppo di un processo infiammatorio acuto e successivamente al suo auto mantenimento e alla cronicizzazione.
Si è infatti visto che la malattia è 6 volte maggiore nei fratelli e nei gemelli eterozigoti dei pazienti affetti da questa malattia.
Quali sono le caratteristiche anatomo-patologiche?
Le principali alterazioni prodotte dalla malattia si trovano nelle articolazioni diartrodiali ovvero quelle caratterizzate dalla presenza della membrana sinoviale. La membrana sinoviale quindi, rappresenta il bersaglio principale della malattia, mentre le alterazioni della cartilagine articolare e dell’osso subcondrale sono per lo più secondarie all’infiammazione sinoviale. Le alterazioni istologiche variano a seconda dello stadio della malattia. Il primo stadio avviene in assenza alterazioni istologiche. Nella fase iniziale prevalgono le alterazioni della membrana sinoviale, nella fase intermedia alle alterazioni sinoviali si associano alterazioni a carico della cartilagine articolare e dell’osso subcondrale e nella fase avanzata predominano le alterazioni cartilaginee e ossee, fino a un completo sconvolgimento dell’architettura articolare. In fase avanzata l’aspetto caratteristico è la proliferazione che avviene a carico dei vasi, delle cellule sinoviali contenuti nella membrana sinoviale.
Il sintomo principale lamentato dal paziente è il dolore, spontaneo e continuo, aumentato dal movimento e dal carico.
Un altro sintomo frequente è la rigidità articolare, più pronunciata dopo una lunga inattività e in particolare al mattino. Fin dall’inizio i pazienti lamentano debolezza e facile stancabilità nell’eseguire i movimenti articolari. Tra i segni clinici appare la tumefazione articolare che è causata dal versamento articolare, dall’ipertrofia-iperplasia della membrana sinoviale e dell’edema dei tessuti molli periarticolari. Altri segni caratteristici della fase acuta della malattia sono: il rossore e il calore della cute sovrastante l’articolazione.
Altro segno rilevabile è la limitazione funzionale dovuta alla sinovite e al versamento articolare. Con il progredire delle lesioni, la limitazione funzionale si accentua fino all’istaurarsi di deformità articolari e anchilosi (perdita della funzionalità articolare).
Nelle fasi avanzate la malattia in alcuni pazienti può dare delle deformità, perché la membrana va a danneggiare l’osso e la cartilagine, queste deformità sono tipiche dell’artrite reumatoide, colpiscono principalmente le metacarpo falangee, interfalangee prossimali e i polsi (carpo). Le distali non sono mai colpite.
Le articolazioni delle mani sono quelle più comunemente coinvolte nella malattia.
Le deformazioni tipiche sono:
- Deformazione ulnare delle dita “a colpo di vento”, dovute alla tumefazione delle metacarpo falangee, determinando la lussazione delle falangi prossimali sulle ossa metacarpali;
- Sublussazione dei metacarpi sul carpo che determina la mano a gobba di dromedario. Se tale deformità si associa alla sublussazione delle falangi prossimali sulle teste metacarpali si ha la mano a gobba di cammello;
- Il pollice può assumere forma a zeta o dell’autostoppista, dovuta a un’iperflessione della prima metacarpo-falangee e un’iperestensione della prima interfalangea.
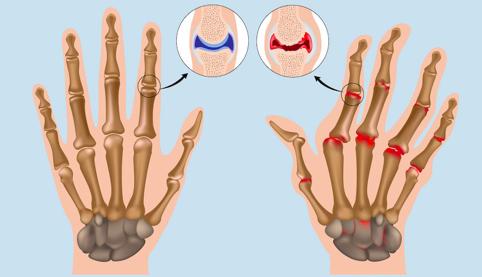
Le deformazioni tipiche delle dita sono:
- Deformità a boutonnierre o ad asola, dovuta ad iperflessione della IF prossimale e l’iperestensione della IF distale;
- Deformazione a collo di cigno, dovuta a iperestensione della IF prossimale e l’iperflessione della IF distale.
Altre articolazioni coinvolte sono i piedi e si possono avere delle deformità. Il coinvolgimento dell’avampiede si manifesta inizialmente con una metatarsalgia o segno della gronda. Con il tempo si può avere il crollo dell’arcata plantare trasverso. Con il progredire della malattia si può avere una sublussazione plantare delle teste metatarsali, il ché peggiora poiché esse rimangono prive del cuscinetto fibroadiposo. La sublussazione metatarsale, insieme al valgismo dell’alluce, conferisce il tipico aspetto triangolare dell’avampiede reumatoide. Legata alla sublussazione metatarsale è anche la deformità delle dita a martello caratterizzata da iperestensione MTF e iperflessione delle IF.
Alle ginocchia ci può essere versamento e limitazione alla flesso-estensione, deformazioni in varo o in valgo.
In alcuni pazienti sono, inoltre, di frequente osservazione le cisti sinoviali o di Backer (a livello del cavo popliteo).
La terapia ha l’obiettivo di abolire o attenuare l’infiammazione articolare e la sintomatologia dolorosa da essa prodotta, rallentare l’evolutibilità e la progressione della malattia, prevenire o limitare lo sviluppo di deformità articolare.
La terapia fisica comprende la crioterapia e l’elettroterapia. Quest’ultima tramite correnti sinusoidali, che interferiscono con la funzionalità dei nocicettori, permettono la riduzione della sensazione di dolore.
La terapia riabilitativa ha lo scopo di evitare deformità articolari, mantenere la funzione articolare e il trofismo muscolare, perché si può verificare la cachessia reumatoide. Questa è una diminuzione (ipotrofia muscolare) a carico di alcuni distretti articolari. Questo fa si che il tessuto muscolare possa essere danneggiato da tutte le citochine infiammatorie. Prevede:
- Correzione posturale;
- Massoterapia: aumento tono vasale e deflusso venoso e linfatico, effetto decontratturante e azione analgesica per stimolazione delle terminazioni nervose;
- Chinesiterapia: esercizi articolari attivi e passivo.
La terapia riabilitativa non viene eseguita nelle fasi infiammatorie, ovvero quando c’è l’artrite in atto.
L’esercizio dipende dalle diverse fasi della malattia:
- Fase acuta: esercizi isometrici e di stretching per mantenere tono e trofismo muscolare e impedire la comparsa di atteggiamenti viziati. Attenta valutazione medica per evitare lesioni invalidanti;
- Fase subacuta: mobilizzazione passiva per evitare la rigidità articolare (senza forzare);
- Fase di remissione: mobilizzazione attiva o passiva, con o senza resistenza per rinforzare ed equilibrare l’apparato muscolo tendineo, non deve provocare dolore.
Esistono dei protocolli per la mano i quali vengono utilizzati per il miglioramento della forza.
Non sono protocolli standard. L’esercizio deve adattarsi alle caratteristiche del paziente e deve essere interrotto se compare dolore.
È importante conoscere la patologia e contattare il reumatologo che verifica i risultati e controlla la terapia.
L’esercizio deve essere integrato con metodiche riabilitative e costruzione di ortesi.
È consigliato fare attività aerobica a basso impatto che porta a:
- Miglioramento affaticabilità;
- Riduzione del dolore;
- Deambulazione;
- Ansia e depressione;
- Capacità aerobica;
- Non peggiora la malattia;
- Non influenza su forza muscolare e grado di movimento articolare.
Sono stati effettuati alcuni studi su attività a medio ed alto impatto (non è consigliato):
- Riduzione del dolore;
- Miglioramento forza fisica e forma muscolare arti superiori ed inferiore;
- Miglioramento generale funzionalità fisica;
- Non peggiora la malattia.
Studi su esercizi dinamici e isometrici, hanno dimostrato che questi migliorano la forza muscolare e la resistenza.
Esercizi di resistenza e potenza, hanno visto portare hanno un miglioramento della forza muscolare, della mobilità articolare, della qualità della vita e dell’attività di malattia.
Non ci sono studi che hanno valutato con rigore scientifico la sicurezza del trattamento ad alta intensità, e soprattutto non ci sono studi che vanno a vedere la progressione del danno articolare. Pertanto, vengono ancora consigliati esercizi a bassa intensità e soprattutto durante le fasi di attività di malattia.
Riferimenti bibliografici
Tedesco S., Gambari, P.F., Punzi L. – Malattia Reumatiche, McGraw-Hill – 2007;
Firestein G.S., Panayi G.S., Wollheim F.A. et al., Artrite Reumatoide. Nuove frontiere nella patogenesi e nella terapia, edizione italiana a cura di Doria A, e Ostuni P.A., Milano: Maisson Editore – 2002;
A cura di
Dott.ssa Marta Doria e Dott. Gianmaria Celia




