La spondilite anchilosante è una malattia infiammatoria cronica sistemica che colpisce primariamente lo scheletro assiale (colonna e articolazioni sacroiliache), ma anche le articolazioni periferiche (anche, spalle). È inclusa fra le spondiloartriti sieronegative.
Sono colpiti soggetti in età giovanile (15-35 anni) con prevalenza degli uomini rispetto alle donne (M:F – 3/5:1).
L’immunogenetica ha confermato il ruolo dei fattori genetici evidenziando come il 96% dei pazienti con SA risulti positivo per l’allele HLA-B27.
Studi genetici hanno affermato che i fattori genetici sono responsabili al 98% della suscettibilità alla malattia, ma con modalità di tipo poligenico e con un rischio attribuibile all’HLA-B27 non superiore al 50%.
La spondilite anchilosante rende la colonna meno mobile e flessibile con conseguente limitazione dei movimenti.
Nello scheletro dei pazienti con SA, il processo infiammatorio tipico riguarda prevalentemente le entesi, cioè le giunzioni dei ligamenti all’osso (entesite).
La malattia esordisce in età giovanile, in modo lento ed insidioso. Tipicamente compaiono dolore e rigidità alla regione lombosacrale (dolore sordo nella regione lombare o glutea).
Il dolore è unilaterale e intermittente, diventa poi bilaterale e persistente con irradiazione posteriore alla coscia fino al ginocchio (sciatica mozza). Inizialmente, il dolore e la rigidità si manifestano durante il riposo notturno, sono più intensi al mattino e si accentuano con l’inattività. Le caratteristiche che permettono di distinguere il dolore lombosacrale di origine infiammatorio dal dolore di origine meccanica, sono l’inizio insidioso a riposo, la presenza di rigidità mattutina, la regressione con il movimento e la persistenza maggiore di 3 mesi.
La rigidità mattutina è maggiore di 30 min o 1ora.
Vi è un coinvolgimento ascendente (dai distretti inferiori verso l’alto-colonna cervicale).
Si può presentare cervicalgia con rigidità. Per il 20-35% si ha artrite asimmetrica alle grosse articolazioni (spalle, anche, arti inferiori).
Manifestazioni articolari extra-assiali
Le articolazioni periferiche (mani, polsi, ginocchia) sono colpite più raramente. Di solito l’artrite è un oligoartrite asimmetrica e transitoria, raramente determina erosioni ossee e tende a risolversi senza deformità.
L’articolazione coxo-femorale è colpita in circa il 30% dei pazienti. Di solito la coxite è bilaterale, di esordio insidioso ed è una delle manifestazioni più invalidanti della SA.
La spalla (articolazione gleno-omerale, acromion-clavicolare, sterno-clavicolare) è colpita meno frequentemente.
Si possono verificare dei cambiamenti posturali nelle forme avanzate, come:
- Riduzione della lordosi lombare fino alla scomparsa e atrofia dei muscoli glutei;
- Cifosi toracica accentuata da protrusione dell’addome;
- Appiattimento della parete anteriore della gabbia toracica con atrofia dei muscoli della gabbia toracica. Distensione addominale da respiro diaframmatico;
- Cifosi cervicale con spostamento in avanti del collo, e sguardo verso l’alto;
- Lieve flessione delle anche (anchilosi) e flessione compensatoria delle ginocchia.
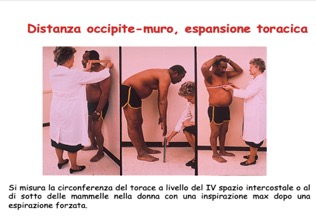
Se colpisce la colonna lombare si hanno limitazione dei movimenti in flessione avanti e laterale della colonna lombare, riduzione dell’espansione della gabbia toracica, appiattimento o scomparsa della lordosi lombare.
Il movimento origina quasi completamente dalle anche piuttosto che dalla colonna.
Analogamente a molte altre malattie reumatologiche infiammatorie può comportare danni extrarticolari:
- Impegno oculare: In circa il 25% dei casi compare l’uveite. L’impegno del tratto uveale (iride, corpo ciliare, coroide), riguarda la parte anteriore dell’uvea. L’esordio dell’irite è sempre acuto e monolaterale con arrossamento, fotofobia, lacrimazione e dolore. Se non viene trattato può compromettere la visione;
- Impegno polmonare: Nel 2% dei casi è stata segnalata una fibrosi apicale polmonare. Più comune è il reperto di una riduzione delle escursioni respiratorie per l’impegno delle articolazioni assiali. La spirometria dimostra un’incapacità ventilatoria di tipo restrittivo, caratterizzata da una riduzione della capacità polmonare totale ed in particolare della capacità vitale;
- Impegno cardiovascolare: Viene riportato nel 5% dei casi. La lesione principale è l’aortite associata all’insufficienza aortica e al blocco atrioventricolare. L’aortite è localizzata ai primi centimetri della radice dell’aorta, che presenta una dilatazione di solite lieve e un ispessimento delle cuspidi valvolari. Il soffio diastolico compare nella fase avanzata atrioventricolare di I grado. L’ecocardio è utile nella valutazione della dilatazione dell’anello valvolare;
- Impegno renale e delle vie urinarie: È stata definita una nefrite interstiziale iatrogena da analgesici, con necrosi papillare, una glomerulonefrite mesangioproliferativa da depositi di IgA. Nell’80% dei maschi è stata rilevata una prostatite cronica asintomatica;
- Impegno intestinale: La presenza di lesioni coloileoscopiche è stata evidenziata di recente nel 30% dei casi con localizzazione prevalente a livello ileale e alle valvole ileocecale (lesioni infiammatorie del colon fino al 60% clinicamente silenti (IBD nel 5/10%).
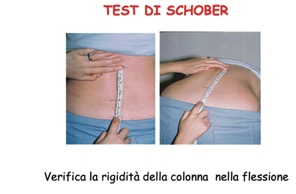
Tra le manovre semeiologiche vi è il test di Shober: nella flessione in stazione eretta, il punto posto 10 cm cranialmente sulla perpendicolare alla linea che unisce le spine iliache posteriori presenta una ridotta escursione (< 4 cm).
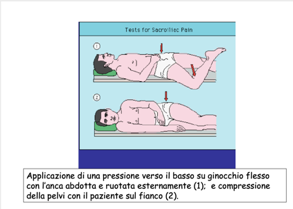
Tra le manovre semeiologiche vi è anche il test della dolorabilità alle sacroiliache risvegliata dall’iperestensione del rachide lombosacrale (segno di Mennel).
Test di compressione
Il paziente è in decubito laterale. L’esaminatore esercita una pressione verso il basso per 30” con entrambe le mani sulla cresta iliaca superiore, è necessario un certo vigore per riprodurre i sintomi. Il test è considerato positivo quando riproduce il dolore specifico del paziente
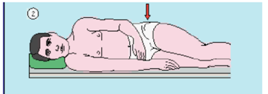
Test di Faber – (Flessione, Abduzione, Esterna Rotazione) – o test di Patrick
Il paziente giace supino. L’operatore fa passare il piede del lato affetto oltre la coscia del lato opposto. Il bacino è stabilizzato alla spina iliaca anteriore-superiore opposta grazie all’altra mano dell’operatore. Viene applicata una leggera forza verso il basso, sul lato affetto del ginocchio del paziente e viene costantemente aumentata, esagerando il movimento di flessione dell’anca, l’abduzione e la rotazione esterna.
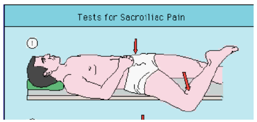
Test di distrazione (Gapping test)
Il paziente è supino, porta l’avambraccio sotto la schiena per mantenere la lordosi. L’esaminatore incrocia le braccia ed esercita una pressione sulle ali iliache in direzione dell’apertura. La positività del test è data dalla riproduzione del dolore specifico del paziente.
Test di Gaeslen
Il paziente è supino con bacino vicino al bordo del lettino. L’esaminatore eleva l’arto del lato controlaterale a 90 gradi di flessione d’anca a ginocchio flesso. Applica poi una pressione verso il basso distalmente alla gamba omolaterale e contemporaneamente spinge l’arto flesso in direzione opposta (si riproduce una torsione del bacino). Il test è positivo se la torsione riproduce il dolore specifico del paziente.
Dal punto di vista chinesiologico, come trattarla?
L’esecuzione di una corretta terapia è importante per le capacità funzionali residue e le qualità della vita dei pazienti con SA. A differenze di malattie reumatiche sistemiche, il riposo prolungato è controindicato, mentre lo scopo della terapia è quello di permettere un’attività motoria regolare e di controllare il dolore. Sono quindi importanti l’informazione del paziente sulle caratteristiche della malattia e sulla sua evoluzione e la prevenzione di fattori di rischio come il fumo.
Raccomandazioni ASAS / EULAR 2016 per la gestione di axSpA
Nella fase I:
- Terapia fisica;
- Educazione fisica regolare;
- Smettere di fumare.
La riabilitazione rappresentava l’unico approccio terapeutico per contrastare le modificazioni posturali e l’anchilosi.
Ad oggi è riconosciuta l’efficacia degli esercizi a breve e lungo termine sul:
- Dolore;
- Grado di mobilità;
- Abilità funzionale del rachide e del torace;
- Stato di salute globale;
- Qualità della vita.
La maggior parte dei trial randomizzati controllati è stata effettuata su pazienti maschi con durata media di malattia di circa 9 anni.
Gli esercizi maggiormente impiegati per migliorare sono quelli di forza, flessibilità, stretching, respirazione. La durata del protocollo è di 12 settimane (solo uno studio a 24 settimane).
Gli esercizi vanno impiegati in associazione alla terapia medica farmacologica.
Confrontando i risultati tra chi ha effettuato esercizio fisico vs chi non lo ha effettuato si è vi è una bassa-moderata evidenza di miglioramento di:
- Danno funzionale (misurato con BASFI);
- Dolore (misurata mediante VAS);
- Mobilità della colonna (misurata mediante BASMI);
- Fatica (misurata con VAS).
Non vi è miglioramento dell’attività di malattia.
Vi è:
- Maggiore utilità di esercizi svolti in gruppo rispetto a quelli domiciliari;
- Migliori risultati con cicli di idrokinesiterapia;
- La FKT attiva o passiva può consistere in: esercizi isometrici, di allungamento o di rinforzo muscolare, di rieducazione posturale o di FKT respiratoria, IKT, rieducazione posturale globale, Mezieres, ginnastiche dolci (Tai Chi, Yoga, Qi Gong)
È utile effettuare il più precocemente possibile esercizi di:
- Mobilizzazione attiva;
- Tonificazione dei muscoli (addominali, estensori del rachide, glutei, fissatori delle scapole) la cui ipotrofia favorisce le deformità del rachide;
- Allungamento dei muscoli (pettorali, ischio-crurali, la cui retrazione tende a fissare la cifosi dorsale e la flessione delle ginocchia);
- La FKT respiratoria: mantenere la dinamica costale e nelle fasi avanzate ottimizzare la respirazione addomino-diaframmatica.
È utile effettuare il più precocemente possibile esercizi di:
- Idrochinesiterapia (IKT): l’acqua consente l’esecuzione di molti esercizi in scarico, anche nelle fasi acute di malattia dando benefici anche sulla sfera psicologica e intellettiva;
- Le ginnastiche dolci hanno un effetto positivo sullo stato emotivo del paziente permettendo che i benefici dell’esercizio possano esprimersi nelle piene potenzialità;
- La FKT ha lo scopo di alleviare il dolore, mantenere/ recuparare la mobilità, prevenire la comparsa di deformazioni e le anchilosi assiali e periferiche;
- Inizialmente il programma deve essere rivolto alle alterazioni distrettuali come dolore, ipostenia muscolare, limitazione dell’articolarità, poi potrà essere affrontato un programma globale volto a migliorare lo stato di salute e la capacità aerobica.
Riferimenti bibliografici
Tedesco S., Gambari, P.F., Punzi L. – Malattia Reumatiche, McGraw-Hill – 2007;
A cura di
Dott. Gianmaria Celia e Dott.ssa Marta doria